مضاعفات / مضاعفات ما بعد الجراحة بعد الجراحة
مقدمة / تعريف
يشمل مصطلح مضاعفات ما بعد الجراحة جميع المشاكل التي تنشأ بعد العملية والتي يمكن أن تكون خطيرة للغاية. تتطلب بعض المضاعفات مراقبة طبية مكثفة وعلاجًا سريعًا.
علاوة على ذلك ، لا تحدث مضاعفات ما بعد الجراحة دائمًا فورًا بعد العملية ، ولكن غالبًا ما تحدث فقط في غضون يومين إلى 14 يومًا بعد العملية. يمكن تجنب حدوث مضاعفات ما بعد الجراحة إلى حد كبير من خلال:
- استبعاد بعض عوامل الخطر ،
- إشراف جيد و
- التخطيط الجراحي الأمثل.
عوامل الخطر
هناك بعض العوامل قبل الجراحة التي تزيد من احتمالية مضاعفات ما بعد الجراحة.
وتشمل هذه:
- كبار السن
- سوء التغذية أو السمنة.
- السكرى
- ارتفاع ضغط الدم وتضيق الأوعية الدموية
- انسداد رئوي مزمن،
- النيكوتين أو تعاطي الكحول ،
- الفشل الكلوي أو أمراض القلب.
يجب التأكد من كل عوامل الخطر هذه في مقابلة قبول مفصلة قبل العملية حتى يمكن اتخاذ التدابير المناسبة قبل وأثناء وبعد العملية.
يمكن أن تنشأ أيضًا مشاكل أثناء العملية تزيد بشكل كبير من حدوث مضاعفات ما بعد الجراحة.
وتشمل هذه:
- حجم غير كاف ،
- عدم كفاية مراقبة الجهاز التنفسي والدورة الدموية أو
- تقلبات شديدة في ضغط الدم.
ولكن أيضًا وقت العملية الطويل ، فإن فتح العديد من تجاويف الجسم وفقدان الدم بشكل كبير يمكن أن يؤدي إلى مضاعفات ما بعد الجراحة.
حتى بعد الجراحة ، يمكن أن تؤدي بعض الظروف إلى مضاعفات. تلعب الإدارة غير الكافية للحجم ، والإزالة المبكرة لأنبوب التهوية والمراقبة غير الكافية دورًا رئيسيًا في حدوث المضاعفات. يمكن أن يؤدي العلاج التنفسي غير الكافي للعلاج الطبيعي ، وسوء النظافة والاختلال بالكهرباء إلى مضاعفات خطيرة.
المضاعفات التي تصيب الرئتين
تحدد قدرة الرئتين على العمل إلى حد كبير الشفاء وحدوث المضاعفات. العلاج الطبيعي للعلاج التنفسي في مرحلة مبكرة يمكن أن يمنع الالتهاب الرئوي أو المضاعفات الأخرى.
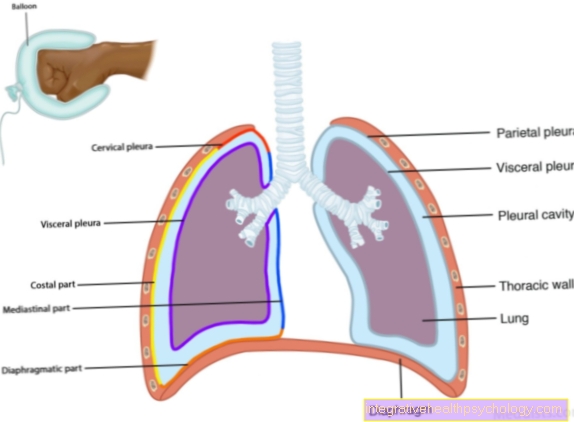
الانصباب الجنبي
الانصباب الجنبي هو تراكم الماء بين الرئتين وغشاء الرئة. من ناحية ، يمكن أن يحدث في حالة ضعف القلب ثم يؤدي إلى أعراض ثنائية. يحدث الانصباب الجنبي أحادي الجانب بشكل تفاعلي بعد استئصال الطحال أو الاستئصال الجزئي للكبد أو نتيجة أي إصابة في التجويف البطني. سريريًا ، يؤدي الانصباب الجنبي الواضح إلى ضيق التنفس وانهيار أجزاء الرئة الأصغر. لم يتم ملاحظة الانصباب الجنبي الأصغر في البداية.
في حالة الانصباب أقل من 200 مل لكل جانب ، ليس من الضروري تصريف السائل بإبرة (ثقب) ، وإلا يجب إجراء الثقب باستخدام الموجات فوق الصوتية.
المزيد عن هذا الموضوع على صفحتنا لـ الانصباب الجنبي.
استرواح الصدر
استرواح الصدر هو انهيار الرئة ، عادة بعد الجراحة بعد إدخال قسطرة وريدية مركزية أو نتيجة للتهوية طويلة الأمد. يتم ثقب غشاء الجنب ، بحيث يتدفق الهواء إلى الفضاء الجنبي ويتم ضغط الرئتين من الخارج. اعتمادًا على شدته ، يرتبط استرواح الصدر بضيق التنفس وزيادة معدل ضربات القلب. يمكن تشخيصه من خلال الاستماع إلى الجوانب الأخرى والتنصت على الرئتين ويتطلب علاجًا سريعًا.
يتكون هذا من تركيب مصرف صدري. بمساعدة الصرف ، يتم إطلاق الهواء من الفضاء الجنبي ويمكن أن تتمدد الرئتان مرة أخرى.
المزيد عن هذا الموضوع على موقعنا استرواح الصدر.
انخماص
انخماص الرئة هو جزء منهار من الرئة. عادة ما يتم إعاقة الجزء أو القصبة الهوائية الرئيسية بواسطة سدادة مخاطية ، ونادرًا عن طريق الدم أو الجسم الغريب. هذا يعني أن المنطقة المصابة تستمر في إمدادها بالدم ، ولكن لم يعد من الممكن امتصاص الأكسجين في هذه المنطقة. هناك تنفس أقل في الجانب المصاب. التشخيص موجه بشكل أساسي إلى الأعراض ويتم من خلال الإيقاع والتسمع.
يتم العلاج من خلال الوضع المناسب لتخفيف انسداد السدادة المخاطية. بالإضافة إلى ذلك ، التنصت والعلاج بالاهتزاز. في الوقت نفسه ، تدار الأدوية لإذابة الإفراز.
المزيد عن هذا على موقعنا انخماص
التهاب رئوي
الالتهاب الرئوي هو التهاب رئوي ، وهو أحد المضاعفات الرئيسية بعد العملية. غالبًا ما يحدث بسبب عدم كفاية التهوية أثناء نشاط التنفس المرتبط بالألم بعد العملية الجراحية. يمكن أن يحدث الالتهاب الرئوي أيضًا مع التهوية طويلة الأمد. سريريًا ، هناك أنفاس سريعة وغير عميقة وحمى وبصاق عند السعال وضيق في التنفس.
يتكون العلاج من علاج تنفس علاجي طبيعي لتهوية الرئتين تمامًا. يتم إعطاء المضادات الحيوية أيضًا.
المزيد عن هذا على موقعنا التهاب رئوي.
توقف التنفس
يعد فشل الجهاز التنفسي اضطرابًا في التنفس وهو أحد المضاعفات الرئيسية ، حيث يؤدي إلى نقص الإمداد بالأكسجين لجميع الأعضاء. هناك انخفاض في تشبع الأكسجين ، وفي بعض الحالات يزيد أيضًا تركيز ثاني أكسيد الكربون في نفس الوقت. تظهر أعراض ضيق التنفس على شكل قرقرة سطحية ، وزراق (تلون أزرق للجلد والأغشية المخاطية) ، وتشوش ، وقلق وخوف.
العلاج في البداية هو إعطاء الأكسجين من خلال ما يسمى بنظارات الأكسجين. إذا لم يؤد هذا الإجراء إلى زيادة كافية في التشبع ، فيجب تهوية المريض ميكانيكيًا. يعد التحكم الدقيق في غازات الدم والتحكم الدائم في تشبع الأكسجين أمرًا ضروريًا.
اقرأ المزيد عن هذا الموضوع على: قلة تشبع الأكسجين
الانسداد الرئوي
الانسداد الرئوي هو أحد أخطر مضاعفات ما بعد الجراحة. والسبب هو تجلط عميق في الساق أو في وريد الحوض بسبب عدم كفاية تدفق الدم أو قلة التمارين الرياضية. لهذا السبب ، يتم علاج جميع المرضى الذين يعانون من تقييد شديد في حركتهم بعد الجراحة بالوقاية من التخثر. إذا خففت هذه الجلطة الدموية ، يتم نقلها إلى الأوردة الرئوية الكبيرة ، حيث يتم وضع قصبة هوائية كبيرة. فجأة حدث ضيق شديد في التنفس مصحوب بألم مرتبط بالتنفس ، وزيادة في معدل ضربات القلب وانخفاض في ضغط الدم.
يتكون العلاج من إعطاء الأكسجين وحل الجلطة بمساعدة الأدوية المضادة للتخثر في الجرعات العلاجية. في حالة عدم كفاية العلاج ، يمكن أن يكون الانسداد الرئوي قاتلاً.
المزيد عن هذا الموضوع المهم على موقعنا الانسداد الرئوي.
المضاعفات التي تصيب القلب
مضاعفات بعد جراحة القلب
يمكن إجراء جراحة القلب على القلب النابض أو الواقف ، حسب العلاج.
في مثل هذه الحالات ، عندما يكون من الضروري إيقاف القلب أثناء العملية الجراحية ، فهناك خطر حدوث مضاعفات خاصة. أثناء عملية القلب ، يجب أن يكون الجهاز الدوري مدعومًا بآلة القلب والرئة. بهذه الطريقة فقط يمكن تزويد الأعضاء الحيوية بالأكسجين والمواد المغذية. تعتبر الإجراءات المستخدمة الآن كمعيار آمنة نسبيًا ، ولكن لا يزال من الممكن حدوث مضاعفات ما بعد الجراحة بعد إجراء عملية القلب باستخدام جهاز القلب والرئة. قبل كل شيء ، يلعب تكوين الجلطات الدموية ، التي يمكن أن تؤدي إلى سكتة دماغية أو نوبة قلبية ، دورًا مهمًا في هذا السياق.
تعتمد المضاعفات النموذجية الأخرى بعد الجراحة بعد إجراء جراحة القلب على نوع التدخل الجراحي. قبل كل شيء ، فإن ألم الجرح بعد عملية القلب ينظر إليه من قبل العديد من المرضى على أنه مرهق للغاية. لهذا السبب ، يجب البدء في علاج الآلام فورًا بعد عملية القلب. في هذا السياق ، ينطبق المبدأ على أنه بعد إجراء عملية في القلب ، قد يتلقى المريض العديد من المسكنات التي يحتاجها بالفعل. ثبت أن تخفيف الآلام بشكل كافٍ له تأثير إيجابي على عملية الشفاء.
بالإضافة إلى ذلك ، يعد الظهور المؤقت للإرهاق الواضح والضعف العام أحد أكثر مضاعفات ما بعد الجراحة شيوعًا بعد جراحة القلب الشاملة. والسبب في ذلك أن العمليات التي يتم إجراؤها على القلب تشكل عبئًا كبيرًا على الجسم ، مما قد يؤدي إلى الإرهاق الجسدي والنفسي. يمكن أن تكون هذه المضاعفات المحتملة بعد الجراحة مشكلة خاصة للمرضى المسنين والوهن بشكل عام. لذلك يجب التخطيط لمرحلة التعافي لبضعة أسابيع حتى بعد جراحة القلب الخالية من المضاعفات.
بالإضافة إلى ذلك ، يبلغ العديد من المرضى عن مضاعفات ما بعد الجراحة التي تؤثر على الذاكرة بعد جراحة القلب. تنجم اضطرابات التركيز وفجوات الذاكرة أو الارتباك في عملية القلب بشكل رئيسي عن التخدير وتغير ظروف الدورة الدموية أثناء العملية الجراحية. في المرضى الذين عانوا بالفعل من مشاكل في الذاكرة قبل عملية القلب ، يمكن أن تتفاقم الأعراض لبضعة أيام. الهلوسة هي أيضًا مضاعفات نموذجية بعد الجراحة بعد جراحة القلب. علاوة على ذلك ، يمكن أن يؤدي تحريض التخدير العام إلى مقاطعة إيقاع الليل والنهار. هذا يمكن أن يؤدي إلى اضطرابات نوم واضحة خلال الليالي القليلة الأولى. يمكن أن يؤدي الألم الشديد بعد جراحة القلب إلى تفاقم هذه الظاهرة.
بالإضافة إلى ذلك ، تعد الاضطرابات البصرية المؤقتة من أكثر مضاعفات ما بعد الجراحة شيوعًا بعد جراحة القلب. تحدث الاضطرابات البصرية في المرضى المصابين خلال الأسابيع القليلة الأولى بعد العملية الجراحية وتتجلى في شكل: عدم وضوح الرؤية ، وميض العين و / أو الهلوسة البصرية.
اعتمادًا على نوع وشدة مرض القلب الذي يتطلب علاجًا جراحيًا ، يمكن أن يحدث أيضًا عدم انتظام ضربات القلب بعد الجراحة. ما يسمى ب "الرجفان الأذيني" هو أحد أكثر اضطرابات نظم القلب شيوعًا التي تحدث كمضاعفات ما بعد الجراحة بعد عملية القلب. يتجلى هذا في نبض غير منتظم وسريع وخفقان واضح. في معظم الحالات ، يمكن علاج مضاعفات ما بعد الجراحة بالأدوية دون أي مشاكل. ومع ذلك ، قد يحتاج بعض المرضى المصابين إلى تقويم نظم القلب الكهربائي ، حيث يتم استخدام النبض الكهربائي لاستعادة إيقاع القلب الطبيعي.
إن حدوث احتباس السوائل ، ما يسمى بالوذمة ، هو أحد المضاعفات النموذجية بعد الجراحة بعد إجراء عملية القلب. في المرضى المصابين ، ينتقل السائل إلى الأنسجة أثناء العملية الجراحية. سريريًا ، يمكن التعرف على هذه المضاعفات من خلال زيادة الوزن السريعة والتورم الشديد في اليدين والقدمين. في كثير من الحالات ، يتم التخلص من السوائل الزائدة دون تدخل طبي خلال الأيام الأولى بعد الجراحة. إذا لم يكن الأمر كذلك ، فيجب غالبًا البدء في العلاج المدر للبول.
اقرأ المزيد عن الموضوع: تورم ما بعد العملية
بالإضافة إلى هذه المضاعفات غير الضارة التي يمكن علاجها بسهولة بعد الجراحة بعد جراحة القلب ، يمكن أيضًا أن تحدث شكاوى أكثر خطورة. يمكن أن تكون العدوى واضطرابات التئام الجروح على وجه الخصوص مشكلة إكلينيكية. إذا تم قطع القص أثناء عملية القلب ، فيمكن أن تحدث اضطرابات شفاء العظام لاحقًا.
بالإضافة إلى ذلك ، في حالة جراحة القلب المفتوح ، هناك خطر حدوث مضاعفات عصبية. يمكن أن تتأثر الألياف العصبية الفردية أثناء جراحة القلب. نتيجة لذلك ، يمكن أن تظهر أعراض الشلل والاضطرابات الحسية. يعد شلل الحجاب الحاجز على وجه الخصوص مشكلة خطيرة.
فشل القلب والأوعية الدموية
يصاحب الفشل القلبي الوعائي الحاد انخفاض مفاجئ في ضغط الدم.
سريريًا ، يصبح المريض شاحبًا ويتحول لون الجلد إلى الزرقة ، وتصبح الذراعين والساقين باردة لأن تدفق الدم يقتصر على الأعضاء الرئيسية. يحدث هذا الفشل بسبب معدل ضربات القلب المرتفع للغاية ، وضيق التنفس ، والتنفس السريع الضحل للغاية والوذمة الرئوية.
يتكون العلاج من إعطاء الأكسجين الكافي والتهوية إذا لزم الأمر وإنشاء منفذ وريدي وإعطاء حجم بطيء. بالإضافة إلى ذلك ، يجب مراقبة المرضى عن طريق العناية المركزة.
يحدث قصور القلب المنحرف نتيجة لفشل مضخة القلب الحاد ، على سبيل المثال نوبة قلبية أو انسداد رئوي أو عدم انتظام ضربات القلب المختلفة. سريريًا ، يعاني المرضى من ضيق في التنفس وزيادة ملحوظة في معدلات ضربات القلب والجهاز التنفسي ، مما يؤدي إلى عدم فعالية امتصاص الأكسجين ونقل الأكسجين.
يتكون العلاج من رفع الجزء العلوي من الجسم ، وخفض الحجم ، وإدارة الأكسجين وعلاج معدل ضربات القلب المرتفع بالأدوية.
متلازمة الاستمرارية
متلازمة الاستمرارية هي قدرة المريض المحدودة على التعاون مع خطر تعريض الذات للخطر من خلال الأرق الحركي غير المنضبط بعد العملية الجراحية أو حالات الارتباك أو غيرها من الأعراض المتغيرة المصاحبة. اعتمادًا على مدى التعاون المحدود ، يمكن أن يصبح علاج التنفس غير فعال ويمكن أن يؤدي الأرق غير المنضبط إلى قلة النوم ، مما قد يؤدي إلى الإرهاق الجسدي بعد حوالي يومين. الاستعداد لمتلازمة الاستمرارية هو ، على سبيل المثال ، تعاطي الكحول والمخدرات ، والتوتر ، والحرمان من النوم وفترات طويلة من الراحة بعد الجراحة. تبدأ الأعراض عادة بشكل حاد وتكون فردية للغاية من حيث الشدة والشدة. عادة ما تتفاقم في الليل ويمكن أن تؤدي إلى الارتباك ، ومحاولات الهلع للهروب والإزالة القسرية للقسطرة والمسابر.
يتكون العلاج والوقاية من الإدارة المستمرة للكلونيدين ، والتي تعمل على خفض ضغط الدم وتساعد على منع الأرق ومراقبة ضغط الدم ومعدل ضربات القلب بشكل مستمر.
يمكنك العثور على المزيد حول هذا الموضوع على موقعنا متلازمة الاستمرارية.
قرحة الإجهاد
تقرحات الإجهاد هي آفات حادة في الجهاز الهضمي العلوي. السبب هو مرحلة صدمة منتهية الصلاحية ، والتي يمكن أن تكون غالبًا منذ أيام.
العوامل المؤهبة هي التدخلات الرئيسية ، والصدمات المتعددة ، والحروق ، والمضاعفات الإنتانية أو إصابات الجهاز العصبي المركزي. سريريًا ، محتويات المعدة دموية ، وربما يترافق ذلك مع قيء من الدم. في بعض الحالات ، يتم ثقب العضو ببطن حاد وهواء حر تحت الحجاب الحاجز.
يتكون العلاج من غسل المعدة بالماء البارد 14 درجة مئوية ومحاولة الإرقاء بالمنظار. إذا لم تنجح المحاولة ، يجب إيقاف النزيف جراحياً. لتجنب قرحة الإجهاد ، يتم تناول الطعام عن طريق الفم مبكرًا ، ويتم إدخال أنبوب معدي لتخفيف المعدة والسيطرة على النزيف. الوقاية الدوائية مع مثبطات مضخة البروتون ممكنة أيضًا.
يمكنك معرفة المزيد عن القرحة وأشكالها المختلفة على صفحتنا الخاصة بقرحة المعدة.
حمى بعد العملية
نظرًا لأن الزيادة في درجة الحرارة بعد الجراحة هي جزء من عملية التمثيل الغذائي بعد العدوانية ، فإن الزيادة الطفيفة في درجة الحرارة أقل من 38.5 درجة مئوية حتى 3 أيام بعد الجراحة ليست أمرًا بالغ الأهمية.
في البداية ، تتطلب الزيادة الكبيرة في درجة الحرارة وأي زيادة في درجة الحرارة بعد هذه الأيام الثلاثة توضيحًا شاملاً ، وإذا لزم الأمر ، العلاج ، حيث يمكن أن تكون الحمى علامة واضحة على الإصابة. يمكن أن يكون السبب هو التهابات المسالك البولية أو الجروح. يجب فحص كلاهما من خلال فحوصات منتظمة للجرح والبول ، وإذا كان التشخيص إيجابيًا ، فيجب معالجته بالمضادات الحيوية.
في حالة إصابة الجرح بالعدوى يجب فتحه وتنظيفه. يؤدي الالتهاب الرئوي أيضًا إلى الحمى ويجب توضيحه وعلاجه بشكل عاجل.
إذا تم وضع القسطرة الوريدية المركزية في مكانها ، فغالبًا ما تكون هذه هي سبب العدوى ، حيث يمكن أن تتراكم البكتيريا على المواد. ترتفع درجة الحرارة فجأة بشكل حاد ، وتكون نقطة الدخول حمراء ولا توجد أعراض أخرى. في البداية ، يجب إزالة القسطرة على الفور وفحص البكتيريا. يجب إدخال قسطرة جديدة بعد 24 ساعة فقط.
تسمم الدم هو انتشار البكتيريا من مصدر للعدوى إلى مجرى الدم بأكمله. نظرًا لأن الإنتان الخاطف يمكن أن يكون قاتلًا ، يجب تحديد السبب ومعالجته بشكل عاجل.
يرجى قراءة المقال: حمى بعد الجراحة
اضطراب ممر الجهاز الهضمي
بعد العملية الجراحية ، يمكن أن تظهر أعراض شلل الجهاز الهضمي. يمكن أن يحدث شلل المعدة بسبب التهاب الصفاق أو نقص البوتاسيوم أو الخراجات أو الأورام الدموية. سريريًا ، يحدث الغثيان والقيء والتجشؤ والانتفاخ والارتجاع المعدي المريئي.
يتكون العلاج من وضع أنبوب أنفي معدي ، وإعطاء الأدوية التمعجية عن طريق الوريد وإجراءات ملين.
الشلل المعوي هو أحد أكثر مضاعفات ما بعد الجراحة شيوعًا وينتج عن شلل الأمعاء الطبيعي بعد الجراحة. لا تزال حركة الأمعاء طبيعية حتى 4 إلى 5 أيام بعد الجراحة ، وإذا استمرت لفترة أطول ، فإنها تتطلب توضيحًا وعلاجًا. يمكن أن تكون الأمعاء غير متحركة بسبب التلاعب الخارجي ، ونقص الإمداد بالأكسجين أو الأورام الدموية والخراجات في البطن. سريريا ، يعاني المرضى من الانتفاخ والغثيان والقيء بعد التخدير. ضوضاء الأمعاء هزيلة جدًا ويمكن أن تحدث اختلالات في الإلكتروليت.
أولاً ، يجب إدخال أنبوب أنفي معدي ، وتحفيز الأمعاء بالأدوية. أفضل طريقة لتجنب الشلل المعوي بعد الجراحة هي التغذية عن طريق الفم والتعبئة المبكرة.
نزيف ثانوي
نزيف ما بعد الجراحة في منطقة الجرح وعدم إغلاق الأوعية تمامًا أو حدوث عيوب التخثر.
يعتبر النزيف في الحلق خطيرًا بشكل خاص ، حيث يمكن أن تضيق الكميات الصغيرة القصبة الهوائية وتسبب ضيقًا في التنفس.
سريريًا ، تؤدي عودة النزيف الهائل إلى انخفاض ضغط الدم بسبب فقدان الدم وزيادة النبض ، حيث يحاول القلب تعويض الخسارة عن طريق الضخ بقوة أكبر. تسحب المصارف الدم وقد يزداد حجم منطقة الجرح.
العلاج يعتمد على مدى عودة النزيف. في حالة حدوث نزيف ثانوي كبير ، يجب إعادة فتح الجرح من أجل معرفة سبب النزيف والقضاء عليه.
مضاعفات بعد استبدال مفصل الورك
بشكل عام ، يعتبر إدخال مفصل الورك الاصطناعي معيارًا طبيًا. هذه الطريقة الجراحية هي إجراء آمن نسبيًا يمكن إجراؤه عادةً بأمان وبدون مشاكل بسبب المستوى العالي من الخبرة. ومع ذلك ، يمكن أن تحدث مضاعفات ما بعد الجراحة في بعض الحالات بعد استبدال مفصل الورك.
وفوق كل شيء ، فإن ما يسمى "بالمخاطر التشغيلية العامة" ، والتي يمكن أن تنشأ بغض النظر عن نوع التدخل الجراحي ، تلعب دورًا حاسمًا في هذا السياق. تشمل المضاعفات العامة الأكثر شيوعًا بعد الجراحة التي تلي جراحة استبدال مفصل الورك فقدان الدم وتطور العمليات الالتهابية وحدوث تجلط الدم.
يمكن أن يسبب نوع الجراحة أيضًا مضاعفات محددة بعد الجراحة. مباشرة بعد جراحة استبدال مفصل الورك ، يمكن أن تنتقل مسببات الأمراض البكتيرية إلى مفصل الورك الاصطناعي وتؤدي إلى عمليات التهابية أو عدوى هناك.
بالإضافة إلى ذلك ، فإن خلع الأجزاء الفردية من TEP هو أحد أكثر مضاعفات ما بعد الجراحة شيوعًا.
اقرأ المزيد عن هذا الموضوع على: خلع الورك بعد استبدال مفصل الورك
بالإضافة إلى ذلك ، في سياق عملية الشفاء ، قد يكون هناك ارتخاء في مكونات الورك TEP والقيود المرتبطة بوظيفة المفصل. يمكن ملاحظة هذه المضاعفات المبكرة بعد الجراحة مرارًا وتكرارًا ، ولكنها تحدث بشكل نادر نسبيًا.
تؤدي أقل من عملية استبدال مفصل الورك إلى حدوث مضاعفات خطيرة بعد الجراحة تتطلب العلاج. ومع ذلك ، تجدر الإشارة في هذا السياق إلى أن مضاعفات جديدة يمكن أن تحدث بعد جراحة استبدال مفصل الورك ، حتى بعد عدة أسابيع إلى شهور.
أكثر مضاعفات ما بعد الجراحة شيوعًا والتي يمكن أن تحدث أثناء جراحة استبدال مفصل الورك هي تكوين مادة عظمية جديدة في منطقة المفصل. في المصطلحات الطبية ، تسمى هذه الظاهرة "التعظم حول المفصل". يمكن أن يختلف هذا التكوين العظمي الجديد في المدى اعتمادًا على المريض ويسبب مزيدًا من الشكاوى. اعتمادًا على مدى التكوين العظمي الجديد ، يعاني المرضى من الألم والقيود الكبيرة في نطاق الحركة حتى بعد استبدال مفصل الورك بنجاح.
اقرأ المزيد عن الموضوع: يسبب مفصل الورك الألم
ومع ذلك ، يمكن منع حدوث مضاعفات ما بعد الجراحة التي تحدث في سياق استبدال مفصل الورك إلى حد كبير. قبل كل شيء ، يؤدي تشعيع مفصل الورك لمرة واحدة بالإشعاع المؤين إلى تقليل مضاعفات ما بعد الجراحة. يجب تنفيذ هذه الطريقة في غضون 24 ساعة قبل و 72 ساعة بعد العملية المخطط لها. هذه الطريقة مفيدة بشكل خاص لأولئك المرضى الذين لديهم مخاطر متزايدة لتكوين عظام جديدة في مفصل الورك.
العوامل المحتملة التي تزيد من خطر حدوث مضاعفات ما بعد الجراحة بعد استبدال مفصل الورك هي:
- تكوين عظم جديد بعد التدخلات الجراحية السابقة
- قيود كبيرة على الحركة أمام جهاز استبدال مفصل الورك
- التهاب الفقرات التصلبي
- تلف واضح في الأنسجة أثناء العملية الجراحية
مضاعفات بعد جراحة الأمعاء
في حالة جراحة الأمعاء ، يجب التمييز بين مضاعفات ما بعد الجراحة العامة والمحددة. مباشرة بعد العملية الجراحية ، قد يحدث نزيف داخل منطقة العملية ، مما قد يتطلب إجراء جراحي آخر.
علاوة على ذلك ، يعد حدوث العمليات الالتهابية وتطور اضطرابات التئام الجروح من أكثر مضاعفات ما بعد الجراحة شيوعًا بعد جراحة الأمعاء. في هذه الحالات ، غالبًا ما يصاب المرضى المصابون بأعراض عامة مع زيادة كبيرة في درجة حرارة الجسم الأساسية و / أو قشعريرة واضحة. خاصة في التدخلات المفتوحة مع شقوق كبيرة ، يمكن أن تبقى نقاط الضعف في جدار البطن أثناء أو بعد شفاء الندبة ، بحيث يمكن أن يحدث الفتق السري كشكل خاص من أشكال الفتق الجراحي (الفتق الجراحي). هذا محتمل بشكل خاص لأن السرة عبارة عن تندب فسيولوجي لأنسجة جدار البطن. يشكل خطرًا على تسرب أعضاء البطن من البطن.
اكتشف المزيد حول هذا الموضوع في مقالتنا فتق سري.
بالإضافة إلى ذلك ، يعد الألم في منطقة تجويف البطن أحد المضاعفات النموذجية بعد الجراحة التي يمكن ملاحظتها حتى بعد جراحة الأمعاء الناجحة. أثناء الإقامة في العيادة ، يمكن تخفيف هذا الألم بشكل فعال عن طريق إعطاء مسكنات الألم المناسبة.
تُجرى جراحة الأمعاء عادةً تحت تأثير التخدير العام. المواد التي يتم تناولها يمكن أن يكون لها تأثير دائم على كل من نظام القلب والأوعية الدموية والجهاز الهضمي. في هذا السياق ، بعد سحب التخدير العام ، هناك خطر يتمثل في تقييد وظيفة الأمعاء على مدى فترة زمنية أطول.
بشكل عام ، يمكن افتراض أن مضاعفات ما بعد الجراحة التي تظهر بعد العملية الجراحية مباشرة يمكن علاجها بسهولة أكبر. ومع ذلك ، تتطلب المضاعفات المحددة بعد الجراحة بعد إجراء جراحة الأمعاء علاجًا أكثر شمولاً. قبل كل شيء ، يعد شلل أجزاء معينة من الأمعاء من أكثر المضاعفات التي تخشى بعد الجراحة بعد إجراء عملية جراحية في الأمعاء. سبب هذه الظاهرة هو هجرة الخلايا المناعية مما يؤدي إلى التهاب موضعي في منطقة الجراحة. ومع ذلك ، فإن الخلايا المناعية المنشطة لا تبقى فقط في منطقة أقسام الأمعاء الخاضعة للعملية ، بل تصل أيضًا إلى مناطق أخرى من الأمعاء عبر مجرى الدم. يمكن أن يؤدي حدوث عمليات التهابية واسعة النطاق إلى حدوث خلل في الألياف العصبية التي تنظم التحكم في حركات الأمعاء. على المدى الطويل ، يمكن أن يتسبب ذلك في حدوث ما يسمى بانسداد الأمعاء من خلال آليات مختلفة. لا تزال محاولات استعادة وظيفة العصب بعد هدوء العمليات الالتهابية تعتبر شبه مستحيلة حتى يومنا هذا.
بالإضافة إلى ذلك ، يمكن أن تحدث مضاعفات ما بعد الجراحة المتأخرة حتى بعد جراحة الأمعاء الناجحة. إذا كان لا بد من إزالة أجزاء من الأمعاء أثناء العملية الجراحية ، فقد يؤثر ذلك سلبًا على كل من استخدام مكونات الطعام الفردية وامتصاص السوائل في الدورة الدموية للجسم. نتيجة لذلك ، غالبًا ما يعاني المرضى المصابون من قصور حاد وإسهال مستمر.
من المضاعفات الأخرى بعد الجراحة التي يمكن أن تحدث بعد جراحة الأمعاء مع إزالة أجزاء كبيرة من الأمعاء الألم بعد الأكل. في كثير من الحالات ، يتم تشغيل هذه الشكاوى بسبب الإفراط في استخدام الأمعاء المتبقية.
علاوة على ذلك ، يمكن أن تتطور الأنسجة الندبية في سياق جراحة الأمعاء. يمكن أن يتأثر بمرور الكيموس. إذا أدى ذلك إلى تهيج مزمن في الغشاء المخاطي في الأمعاء ، فقد يؤدي ذلك إلى حدوث عمليات التهابية. لهذا السبب ، يجب تنظيم تناول الطعام بشكل صارم بعد الجراحة المعوية مباشرة. في معظم الحالات ، يمكن تناول الطعام الغذائي فقط على مدى فترة زمنية أطول. هذه هي الطريقة الوحيدة لمنع الإفراط في استخدام الأمعاء ومنع تمزق جدران الأمعاء داخل منطقة الجراحة.
من أجل تقليل مخاطر حدوث مضاعفات ما بعد الجراحة النموذجية بعد الجراحة المعوية ، يجب على المرضى المصابين الالتزام الصارم بقواعد السلوك الطبي. يمكن أن يؤدي الانتهاك إلى مشاكل خطيرة تتطلب في معظم الحالات علاجًا طويل الأمد ومكثف.
مضاعفات بعد إزالة المبيض
في معظم الحالات ، يتم استئصال المبايض تحت تأثير التخدير العام. لهذا السبب ، يمكن أن تحدث مضاعفات عامة بعد الجراحة بفترة وجيزة. المواد المستخدمة في التخدير العام يمكن أن تسبب مشاكل في القلب والأوعية الدموية مباشرة بعد إزالة المبيضين. أصبحت الأدوية المستخدمة للتخدير العام جيدة التحمل نسبيًا الآن ، ولكن قد يعاني بعض المرضى من الغثيان و / أو القيء. بالإضافة إلى ذلك ، يتم تقييد نشاط الجهاز الهضمي والمثانة البولية بواسطة أدوية التخدير الشائعة. في سياق هذا ، يمكن أن يحدث الإمساك بعد الجراحة (المصطلح التقني: الإمساك) و / أو احتباس البول.
تشمل المضاعفات الأكثر شيوعًا بعد الجراحة بعد إزالة المبيض حدوث نزيف ثانوي وتطور العمليات الالتهابية في منطقة العملية. يعد خطر حدوث نزيف ثانوي مشكلة خطيرة في حالة استئصال المبيض ، والسبب في ذلك هو حقيقة أن كميات كبيرة من الدم يمكن أن تتسرب إلى تجويف الجسم قبل ظهور النزيف الثانوي سريريًا. يمكن أن يؤدي فحص قيم الدم المحددة إلى تقليل المخاطر في ظل ظروف معينة. علاوة على ذلك ، يمكن للمرأة التي أجريت لها الجراحة مؤخرًا أن تصاب باضطرابات في التئام الجروح.
بالإضافة إلى هذه المضاعفات العامة بعد الجراحة ، تلعب المضاعفات المحددة بعد إزالة المبيض دورًا مهمًا أيضًا. أثناء العملية ، قد تصاب المثانة أو الحالب أو الأمعاء. مباشرة بعد العملية الجراحية ، غالبًا ما تظهر هذه الإصابات من خلال فقدان وظيفي كبير في العضو المصاب. بالإضافة إلى ذلك ، يمكن أن تؤدي العملية إلى تكوين نسيج ندبي ، مما قد يؤدي إلى الشعور بعدم الراحة على مدى فترة زمنية أطول. اعتمادًا على مدى تلف الأنسجة ، لا يزال المرضى المصابون يعانون من آلام شديدة في البطن بعد أسابيع من العملية الجراحية. بالإضافة إلى ذلك ، في بعض الحالات يكون للإجراء الجراحي تأثير قوي على الدورة الهرمونية. لهذا السبب ، فإن العديد من النساء المصابات يصبن باكتشاف مستمر لأسابيع.
يتوفر مزيد من المعلومات تحت موضوعنا: إزالة المبايض